Badania nad Skutecznością Beta-Blokerów w Leczeniu Chorób Sercowo-Naczyniowych
Wprowadzenie do Beta Blokerów i Ich Roli w Zdrowiu Serca
Czym są Beta Blokery?
Beta blokerzy to klasa leków, które przede wszystkim blokują działanie hormonu epinefryny, znanej również jako adrenalina. Leki te działają poprzez blokowanie receptorów beta-adrenergicznych w sercu i naczyniach krwionośnych, co prowadzi do zmniejszenia częstości akcji serca i ciśnienia krwi. Ta klasa leków jest niezbędna w leczeniu różnych schorzeń układu sercowo-naczyniowego.
Najczęściej przepisywane beta blokery to atenolol, metoprolol i propranolol. Każdy z tych leków może mieć różne konkretne zastosowania, w zależności od potrzeb pacjenta i historii medycznej. Ich skuteczność w leczeniu problemów związanych z sercem sprawia, że są one fundamentem terapii układu sercowo-naczyniowego.
Oprócz swoich efektów na częstość akcji serca i ciśnienie krwi, beta blokery znane są również z ich zdolności do redukcji obciążenia serca. Spowalniając rytm serca, pomagają zapobiegać nadmiernemu wysiłkowi w sytuacjach stresowych, co może dodatkowo przyczynić się do zdrowia serca.
Beta blokery stosowane są nie tylko w leczeniu schorzeń sercowych, ale także w zarządzaniu lękiem, zapobieganiu migrenom oraz kontrolowaniu niektórych typów drżeń, co pokazuje ich wszechstronność. Ich szeroki zakres zastosowań podkreśla znaczenie zrozumienia ich roli zarówno w stanach sercowych, jak i nie-sercowych.
Pomimo ich skuteczności, ważne jest, aby skonsultować się z profesjonalistami medycznymi przed rozpoczęciem stosowania beta blokerów, ponieważ mogą one nie być odpowiednie dla każdego. Potencjalne efekty uboczne i przeciwwskazania muszą być omówione z lekarzem, aby zapewnić bezpieczne stosowanie tych silnych leków.
Zastosowania Kliniczne Beta Blokerów
Beta blokery są szeroko stosowane w zarządzaniu przewlekłą niewydolnością serca (CHF), gdzie pomagają poprawić funkcję serca i złagodzić objawy. Zmniejszając obciążenie serca, beta blokery mogą poprawić jakość życia pacjentów cierpiących na to przewlekłe schorzenie.
Dodatkowo beta blokery są istotnym elementem w leczeniu nadciśnienia tętniczego, czyli wysokiego ciśnienia krwi. Ułatwiając obciążenie serca i naczyń krwionośnych, przyczyniają się do obniżenia poziomu ciśnienia krwi, co jest kluczowe w zapobieganiu udarom i zawałom serca.
U pacjentów, którzy doświadczyli zawału serca, beta blokery mogą uratować życie. Zmniejszają ryzyko kolejnych zawałów i mogą pomóc w stabilizacji rytmu serca, poprawiając wyniki ogólne osób dochodzących do zdrowia po zagrażających życiu zdarzeniach sercowych.
Co więcej, beta blokery są czasami przepisywane pacjentom z migotaniem przedsionków, formą nieregularnego bicia serca. Kontrolując częstość akcji serca, przyczyniają się do zmniejszenia objawów oraz ryzyka poważniejszych powikłań związanych z tą arytmią.
Bieżące badania nadal eksplorują nowe zastosowania i korzyści z beta blokerów, w tym ich potencjalną rolę w innych problemach sercowo-naczyniowych. Takie badania są niezbędne do optymalizacji strategii leczenia i poprawy wyników pacjentów.
Korzyści i Ryzyka Stosowania Beta Blokerów
Jedną z głównych korzyści z stosowania beta blokerów jest ich zdolność do zmniejszenia wskaźników umieralności u pacjentów z niewydolnością serca oraz osób dochodzących do siebie po zawałach serca. Ich skuteczność w zarządzaniu przewlekłymi schorzeniami ustanowiła je jako długotrwałą opcję terapeutyczną.
Pacjenci często doświadczają mniejszej liczby epizodów dławicy piersiowej, rodzaju bólu w klatce piersiowej, przy stosowaniu beta blokerów. Zmniejszając zapotrzebowanie serca na tlen, leki te mogą znacznie poprawić jakość życia pacjenta i jego zdolność do wykonywania codziennych czynności.
Jednak jak wszystkie leki, beta blokery wiążą się z potencjalnymi efektami ubocznymi, takimi jak zmęczenie, zawroty głowy i zimne kończyny. Efekty te mogą często prowadzić do obaw dotyczących przestrzegania zaleceń przez pacjentów, co wymaga otwartych dyskusji między świadczeniodawcami a pacjentami na temat zarządzania jakimikolwiek skutkami ubocznymi.
Niektórzy pacjenci mogą również rozwijać depresję lub zmiany nastroju podczas stosowania beta blokerów, co dodaje kolejną warstwę złożoności do ich stosowania. Zrozumienie ogólnego stanu zdrowia psychicznego i emocjonalnego pacjenta jest kluczowe przy rozpoczynaniu terapii tymi lekami.
Co więcej, beta blokery mogą nie być odpowiednie dla pacjentów z niektórymi schorzeniami, takimi jak astma lub przewlekła obturacyjna choroba płuc (POChP), z powodu ich wpływu na układ oddechowy. Dlatego dokładne oceny medyczne są kluczowe, aby ocenić ryzyko w porównaniu do korzyści dla każdego pojedynczego pacjenta.
Przyszłość Beta Blokerów w Opiece Kardiologicznej
Przyszłość beta blokerów w opiece kardiologicznej wygląda obiecująco, ponieważ bieżące badania dążą do odkrycia nowych korzyści terapeutycznych i udoskonalenia obecnych protokołów leczenia. Badanie ich roli w terapiach skojarzonych może prowadzić do poprawy wyników dla pacjentów z chorobami sercowo-naczyniowymi o wielu przyczynach.
Bieżące badania badają potencjalne zastosowania beta blokerów w zarządzaniu schorzeniami wykraczającymi poza tradycyjne choroby sercowo-naczyniowe, takie jak ich stosowanie w leczeniu przewlekłego bólu i zaburzeń lękowych. W miarę odkrywania nowych dowodów, wskazania do stosowania beta blokerów mogą się znacznie rozszerzyć.
Postępy w technologii również torują drogę do bardziej spersonalizowanej medycyny w dziedzinie terapii beta blokerami. Testy genetyczne mogą wkrótce pomóc świadczeniodawcom w określeniu, które beta blokery są najskuteczniejsze dla poszczególnych pacjentów, minimalizując efekty uboczne i optymalizując plany leczenia.
Dodatkowo, jeśli dowiemy się więcej o długoterminowych skutkach beta blokerów, mogą pojawić się nowe zalecenia dotyczące ich czasu stosowania. Naukowcy nieustannie oceniają równowagę między krótkoterminowym złagodzeniem objawów a długoterminowym zarządzaniem przewlekłymi schorzeniami.
Ostatecznie, zmieniający się krajobraz opieki sercowo-naczyniowej określi, w jaki sposób beta blokery będą wykorzystywane w przyszłych paradygmatach terapeutycznych. Ciągłe kształcenie zarówno dla świadczeniodawców, jak i pacjentów na temat korzyści i ryzyk związanych z beta blokerami pozostanie kluczowe dla maksymalizacji ich skuteczności w zarządzaniu zdrowiem serca.
Mechanizm działania: Jak działają beta-blokery
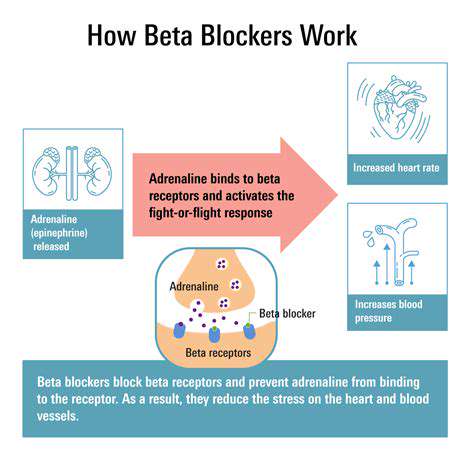
Rola beta-blokerów w regulacji częstości akcji serca
Beta-blokery są przede wszystkim znane z ich zdolności do zmniejszania częstości akcji serca, co sprawia, że są popularnym wyborem w terapii różnych schorzeń układu sercowo-naczyniowego. Blocking receptorów dla adrenaliny, te leki pomagają spowolnić pracę serca, co może zapobiegać arytmiom i innym problemom związanym z sercem.
Co więcej, niższa częstość akcji serca oznacza również, że serce pracuje mniej intensywnie, co zmniejsza obciążenie mięśnia sercowego. Jest to szczególnie korzystne dla pacjentów cierpiących na takie schorzenia jak nadciśnienie tętnicze i niewydolność serca.
Warto zauważyć, że efekty beta-blokerów wykraczają poza redukcję częstości akcji serca; pomagają również w poprawie ogólnej funkcji serca. Poprzez promowanie lepszej efektywności wykorzystania tlenu przez serce pomagają zapobiegać zmęczeniu i dalszym komplikacjom.
Podsumowując, beta-blokery odgrywają kluczową rolę w regulacji częstości akcji serca, co wspomaga zarządzanie zdrowiem układu sercowo-naczyniowego. Ich zdolność do zapewnienia znacznej ulgi od różnych objawów czyni je fundamentem opieki kardiologicznej.
Wskazania do stosowania: Kiedy przepisywane są beta-blokery?
Beta-blokery są przepisywane w różnych schorzeniach układu sercowo-naczyniowego, w tym w nadciśnieniu tętniczym, chorobie wieńcowej i arytmiach. Ich wszechstronność sprawia, że są odpowiednie dla różnych potrzeb pacjentów, w zależności od ciężkości i charakteru schorzenia serca.
W przypadku niewydolności serca beta-blokery mogą poprawić wskaźniki przeżycia i jakość życia. Pomagają zwiększyć efektywność pompowania serca, skutecznie zarządzając takimi objawami jak zmęczenie i duszność.
Dodatkowo, beta-blokery są często zalecane po zawale serca, aby pomóc w zapobieganiu dalszym zdarzeniom. Wspierają serce w procesie rekonwalescencji, pozwalając mu na gojenie się, jednocześnie minimalizując ryzyko dodatkowych problemów.
Ogólnie rzecz biorąc, wskazania do stosowania beta-blokerów podkreślają ich kluczową rolę we współczesnych protokołach leczenia układu sercowo-naczyniowego. Ich wdrożenie może znacząco poprawić wyniki pacjentów i chronić zdrowie serca.
Skutki uboczne i rozważania: Bezpieczne wprowadzanie beta-blokerów
Choć beta-blokery są skuteczne, to wiążą się również z potencjalnymi skutkami ubocznymi, które muszą być monitorowane. Do częstych skutków ubocznych należą zmęczenie, zawroty głowy, a w niektórych przypadkach nawet depresja. Zrozumienie tych skutków ubocznych jest kluczowe zarówno dla pacjentów, jak i dla usługodawców opieki zdrowotnej w efektywnym zarządzaniu terapią.
Dodatkowo, nie każdy jest odpowiednim kandydatem do przyjmowania beta-blokerów. Osoby z takimi schorzeniami jak astma czy pewne typy bloku sercowego mogą napotkać przeciwwskazania. To wymaga starannego doboru pacjentów oraz ciągłej oceny, aby zapewnić bezpieczeństwo i skuteczność.
Dla pacjentów rozważających beta-blokery, istotne jest omówienie wszelkich istniejących wcześniej problemów zdrowotnych z profesjonalistą z zakresu ochrony zdrowia. Współpraca może prowadzić do dostosowanych planów leczenia, które maksymalizują korzyści przy jednoczesnym minimalizowaniu ryzyka.
Podsumowując, chociaż beta-blokery odgrywają istotną rolę w zarządzaniu schorzeniami układu sercowo-naczyniowego, świadomość skutków ubocznych i specyficznych potrzeb pacjenta jest niezwykle ważna. Z tego względu świadome i ostrożne stosowanie tych leków jest kluczowe dla osiągnięcia najlepszych wyników terapeutycznych.
Klasyfikacja kliniczna beta-blokerów
Zrozumienie beta-blokerów
Beta-blokery to klasa leków, które przede wszystkim blokują działanie adrenaliny na receptory beta-adrenergiczne. Hamując te receptory, beta-blokery pomagają spowolnić tętno, obniżyć ciśnienie krwi i zmniejszyć ogólne obciążenie serca.
Te leki mogą różnić się selektywnością; niektóre blokują tylko receptory beta-1, które wpływają głównie na serce, podczas gdy inne mogą blokować również receptory beta-2 znajdujące się w naczyniach krwionośnych i płucach. Ta selektywność może wpływać na wybór beta-blokera w zależności od specyficznych potrzeb zdrowotnych pacjenta.
Do powszechnie przepisywanych beta-blokerów należą leki takie jak metoprolol, atenolol i propranolol. Każdy z tych leków może mieć odmienne działanie i może być wybierany ze względu na swoje szczególne właściwości farmakologiczne.
Oprócz leczenia schorzeń sercowo-naczyniowych, beta-blokery są również stosowane w leczeniu lęków, migren oraz pewnych typów drżeń, co odzwierciedla ich wszechstronność w zastosowaniach klinicznych.
Zarządzanie nadciśnieniem
Beta-blokery były historycznie stosowane w leczeniu nadciśnienia. Pomagają w zarządzaniu ciśnieniem krwi, zmniejszając tętno i siłę skurczów serca, co skutkuje ogólnym obniżeniem poziomu ciśnienia krwi.
Chociaż beta-blokery mogą być skuteczne w kontrolowaniu ciśnienia krwi, często nie są pierwszym wyborem w leczeniu nadciśnienia. Diuretyki i inhibitory ACE są zazwyczaj preferowane, a beta-blokery stosowane są w przypadku, gdy pacjenci mają określone wskazania, takie jak niewydolność serca lub historia zawału serca.
Pacjenci mogą doświadczać różnych reakcji na beta-blokery, a ich skuteczność może być uzależniona od czynników takich jak wiek, płeć i współistnienie innych schorzeń zdrowotnych.
Edukacja pacjentów jest kluczowa, ponieważ przestrzeganie przepisanych schematów leczenia może znacząco wpływać na wyniki terapii beta-blokerami w zarządzaniu nadciśnieniem.
Beta-blokery w niewydolności serca
U pacjentów z niewydolnością serca beta-blokery odgrywają kluczową rolę w poprawie wskaźników przeżycia i redukcji hospitalizacji. Pomagają łagodzić objawy niewydolności serca, spowalniając tętno i zmniejszając zapotrzebowanie mięśnia sercowego na tlen.
Pacjenci z niewydolnością serca często otrzymują specyficzne beta-blokery, takie jak karwedilol, metoprolol sukcynian i bisoprolol, które w badaniach klinicznych wykazały poprawę wyników.
Monitorowanie jest niezbędne przy rozpoczynaniu lub dostosowywaniu terapii beta-blokerami u pacjentów z niewydolnością serca, ponieważ zarządzanie dawkowaniem może być wyzwaniem z powodu ryzyka zaostrzenia objawów, zwłaszcza u pacjentów z ciężką niewydolnością serca.
Badania długoterminowe wykazały, że beta-blokery mogą przyczynić się do poprawy jakości życia pacjentów z niewydolnością serca, co czyni je fundamentalną częścią standardowych protokołów leczenia.
Kontrola arytmii za pomocą beta-blokerów
Beta-blokery są powszechnie stosowane w leczeniu różnych arytmii, szczególnie migotania przedsionków i tachykardii komorowej. Poprzez zmniejszenie tętna i stabilizację aktywności elektrycznej w sercu, te leki mogą pomóc przywrócić normalny rytm serca.
W migotaniu przedsionków beta-blokery mogą kontrolować szybkie bicie serca, które występuje podczas epizodu, a także mogą być stosowane jako część szerszej strategii zarządzania, która obejmuje terapie przeciwzakrzepowe w celu zmniejszenia ryzyka udaru.
Dla pacjentów z tachykardią komorową beta-blokery działają poprzez zmniejszenie aktywności układu współczulnego, co może wyzwalać te potencjalnie niebezpieczne rytmy serca.
Lekarze często dostosowują wybór beta-blokerów i ich dawkowanie na podstawie konkretnego typu arytmii i tolerancji pacjenta, starając się osiągnąć równowagę między skutecznością a minimalizacją efektów ubocznych.
Efekty uboczne i przeciwwskazania
Choć beta-blokery mogą być bardzo skuteczne w zarządzaniu schorzeniami sercowo-naczyniowymi, wiążą się z szeregiem potencjalnych efektów ubocznych. Pacjenci mogą doświadczać zmęczenia, zawrotów głowy i zimnych kończyn jako częstych reakcji.
W niektórych przypadkach beta-blokery mogą nasilać schorzenia takie jak astma czy przewlekła obturacyjna choroba płuc (POChP) z powodu ich nieselektywnych działań na receptory beta-2. W związku z tym lekarze muszą starannie ocenić historię oddechową pacjenta przed przepisaniem tych leków.
Inne efekty uboczne mogą obejmować przyrost masy ciała, depresję i dysfunkcję seksualną, co może prowadzić do braku przestrzegania zaleceń, jeśli pacjenci obawiają się tych skutków. Dlatego ważne jest, aby dostawcy usług zdrowotnych otwarcie rozmawiali o tych potencjalnych efektach ubocznych z pacjentami.
Świadomość przeciwwskazań, takich jak ciężka bradykardia czy niektóre zaburzenia przewodzenia, jest niezbędna, aby zapewnić bezpieczne praktyki przepisywania i unikać komplikacji wśród wrażliwych populacji.
Skuteczność w leczeniu lęku i migren
Rola beta-blokerów w zarządzaniu lękiem
Beta-blokery, pierwotnie opracowane w celu leczenia chorób serca, znalazły zastosowanie w zarządzaniu zaburzeniami lękowymi. Działają, blokując działanie adrenaliny, co może pomóc w redukcji fizycznych objawów lęku, takich jak szybkie bicie serca i drżenie. Badania pokazują, że te leki mogą być szczególnie skuteczne w przypadku lęku związanego z wystąpieniami, gdzie osoby doświadczają zwiększonego niepokoju w określonych sytuacjach.
Dodatkowo pacjenci z uogólnionym zaburzeniem lękowym mogą również odczuwać ulgę po zastosowaniu beta-blokerów. Ważne jest jednak, aby zauważyć, że chociaż mogą one pomóc w zarządzaniu objawami, nie zajmują się psychologicznymi aspektami lęku, które mogą wymagać dodatkowych interwencji terapeutycznych.
Wpływ beta-blokerów na prewencję migren
Badania wskazują, że beta-blokery mogą znacznie zmniejszyć częstość i nasilenie migren u osób podatnych na te wyniszczające bóle głowy. Stabilizując naczynia krwionośne i redukując wahania przepływu krwi, te leki mogą pomóc w zapobieganiu wystąpieniu migreny. Powszechnie przepisywane beta-blokery w tym celu to propranolol i metoprolol.
W badaniach klinicznych znaczny odsetek pacjentów zgłaszał mniej dni migrenowych podczas leczenia beta-blokerami. Uważa się, że ten efekt jest związany z ich zdolnością do modulacji uwalniania neuroprzekaźników i wpływania na napięcie naczyń krwionośnych, co może być kluczowe w patofizjologii migreny.
Rozważania i przeciwwskazania
Chociaż beta-blokery oferują korzyści w zarządzaniu lękiem i migrenami, nie są odpowiednie dla każdego. Pacjenci z astmą lub niektórymi rodzajami chorób serca mogą doświadczać działań niepożądanych, ponieważ beta-blokery mogą powodować skurcz oskrzeli lub pogarszać niewydolność serca. Kluczowe jest, aby świadczeniodawcy usług zdrowotnych przeprowadzili dokładną ocenę przed przepisaniem tych leków.
Dodatkowo, zaleca się, aby pacjenci omówili swoją pełną historię medyczną oraz wszelkie inne leki, które przyjmują, aby uniknąć potencjalnych interakcji. Regularne monitorowanie i konsultacje kontrolne mogą pomóc zapewnić, że leczenie pozostaje skuteczne i bezpieczne.
Potencjalne skutki uboczne i uwagi

Zrozumienie skutków ubocznych beta-blokerów
Beta-blokery, powszechnie przepisywane w przypadku nadciśnienia i innych problemów sercowo-naczyniowych, mogą prowadzić do różnych skutków ubocznych. Niektórzy pacjenci mogą doświadczać zmęczenia, zimnych rąk lub uczucia depresji. Wczesne rozpoznanie tych objawów jest kluczowe dla współpracy pacjenta i skutecznego zarządzania leczeniem.
W rzadkich przypadkach beta-blokery mogą również powodować poważniejsze skutki uboczne, takie jak bradykardia lub hipotonia. Regularne monitorowanie tętna i ciśnienia krwi jest niezbędne dla wszystkich pacjentów przyjmujących te leki.
Pacjenci powinni zawsze zgłaszać wszelkie nietypowe doznania lub zmiany w stanie zdrowia swojemu lekarzowi, ponieważ może to prowadzić do terminowych interwencji i dostosowań w ich planie leczenia.
Uwagi dla pacjentów przed rozpoczęciem leczenia
Przed rozpoczęciem terapii beta-blokerami, ważne jest, aby pracownicy ochrony zdrowia ocenili pełną historię medyczną pacjenta. Takie schorzenia jak astma czy cukrzyca mogą wpłynąć na to, czy beta-bloker jest odpowiednim wyborem. To zapewnia, że korzyści przewyższają potencjalne ryzyko.
Co więcej, pacjenci przyjmujący wiele leków muszą zgłaszać to swojemu lekarzowi, aby uniknąć niepożądanych interakcji między lekami. Odpowiednie zarządzanie lekami może znacznie poprawić skuteczność leczenia.
Podejmowanie świadomych decyzji jest kluczowe; dlatego edukacja pacjentów na temat celu, korzyści i wad beta-blokerów może zmniejszyć niepokój i zwiększyć przestrzeganie zalecanych terapii.
Rozpoznawanie, kiedy skonsultować się z lekarzem
Pacjenci stosujący beta-blokery muszą być czujni na wszelkie zmiany w swoim stanie zdrowia. Objawy takie jak uporczywe zawroty głowy, nietypowe rytmy serca lub zaostrzenie problemów z oddychaniem powinny skłonić do szybkiej wizyty u lekarza. Reagowanie szybko może zapobiec powikłaniom i zapewnić kontynuację skutecznego leczenia.
Regularne wizyty kontrolne są kluczowe, zwłaszcza w ciągu pierwszych kilku tygodni stosowania beta-blokera, aby ocenić jego wpływ i wcześnie zidentyfikować jakiekolwiek skutki uboczne. Pracownicy ochrony zdrowia mogą w razie potrzeby wprowadzić terminowe korekty.
Ustanowienie silnej linii komunikacyjnej między pacjentami a ich zespołem medycznym znacznie poprawia ogólne zarządzanie stanami sercowo-naczyniowymi.
Długoterminowe skutki terapii beta-blokerami
Długoterminowe stosowanie beta-blokerów wykazuje zarówno pozytywne, jak i negatywne skutki zdrowotne dla układu sercowo-naczyniowego. Pacjenci często zgłaszają poprawioną jakość życia dzięki lepszemu zarządzaniu swoimi schorzeniami. Jednak regularne oceny są niezbędne do oceny bieżącej skuteczności i potencjalnych skutków ubocznych.
W miarę upływu czasu organizm może się przystosować do beta-blokerów, co czasami prowadzi do zmniejszenia ich skuteczności. Dlatego ważne jest, aby lekarze okresowo rozważali plany leczenia. Dostosowanie dawek lub typów leków może pomóc utrzymać optymalne wyniki.
Podsumowując, chociaż beta-blokery są skuteczne w przypadku wielu schorzeń sercowo-naczyniowych, ich długoterminowe zarządzanie wymaga starannego monitorowania i otwartego dialogu między pacjentami a pracownikami ochrony zdrowia, aby zapewnić ciągły sukces.