Untersuchung der Wirksamkeit von Betablockern bei der Behandlung von Herz-Kreislauf-Erkrankungen
Einführung in Betablocker und ihre Rolle für die Herzgesundheit
Was sind Betablocker?
Betablocker sind eine Klasse von Medikamenten, die hauptsächlich die Wirkungen des Hormons Epinephrin, auch bekannt als Adrenalin, blockieren. Diese Medikamente wirken, indem sie die beta-adrenergen Rezeptoren im Herzen und in den Blutgefäßen anvisieren, was zu einer verringerte Herzfrequenz und Blutdruck führt. Diese Medikamentenklasse ist entscheidend für das Management verschiedener kardiovaskulärer Erkrankungen.
Zu den häufig verschriebenen Betablockern gehören Atenolol, Metoprolol und Propranolol. Jedes dieser Medikamente kann je nach Patientenbedürfnissen und medizinischen Vorgeschichten unterschiedliche spezifische Anwendungen haben. Ihre Wirksamkeit bei der Behandlung von herzbezogenen Problemen macht sie zu einem Grundpfeiler der kardiovaskulären Therapie.
Neben ihren Auswirkungen auf die Herzfrequenz und den Blutdruck sind Betablocker auch dafür bekannt, dass sie die Arbeitslast des Herzens reduzieren. Indem sie den Rhythmus des Herzens verlangsamen, helfen sie, Überanstrengung in stressigen Situationen zu verhindern, was zusätzlich zur Herzgesundheit beitragen kann.
Betablocker werden nicht nur zur Behandlung von Herzkrankheiten eingesetzt, sondern auch zur Bewältigung von Angstzuständen, zur Vorbeugung von Migräne und zur Kontrolle bestimmter Arten von Zittern, was ihre Vielseitigkeit zeigt. Ihr breites Anwendungsspektrum unterstreicht die Bedeutung des Verständnisses ihrer Rolle sowohl bei kardialen als auch nicht-kardialen Erkrankungen.
Trotz ihrer Effektivität ist es entscheidend, gesundheitliche Fachkräfte zu konsultieren, bevor man mit Betablockern beginnt, da sie möglicherweise nicht für jeden geeignet sind. Potenzielle Nebenwirkungen und Kontraindikationen müssen mit einem Arzt besprochen werden, um die sichere Verwendung dieser leistungsstarken Medikamente zu gewährleisten.
Klinische Anwendungen von Betablockern
Betablocker werden häufig in der Behandlung von Herzinsuffizienz (CHF) eingesetzt, wo sie helfen, die Herzfunktion zu verbessern und Symptome zu reduzieren. Durch die Verringerung der Arbeitslast des Herzens können Betablocker die Lebensqualität von Patienten, die an dieser chronischen Erkrankung leiden, verbessern.
Darüber hinaus sind Betablocker ein wesentlicher Bestandteil der Behandlung von Hypertonie oder Bluthochdruck. Indem sie die Belastung von Herz und Blutgefäßen verringern, tragen sie zur Senkung des Blutdrucks bei, was entscheidend für die Prävention von Schlaganfällen und Herzinfarkten ist.
Bei Patienten, die einen Herzinfarkt erlitten haben, können Betablocker lebensrettend sein. Sie reduzieren das Risiko nachfolgender Herzinfarkte und können helfen, den Herzrhythmus zu stabilisieren, was die Gesamtergebnisse für Personen, die sich von lebensbedrohlichen kardialen Ereignissen erholen, verbessert.
Darüber hinaus werden Betablocker manchmal Patienten mit Vorhofflimmern, einer Form der unregelmäßigen Herzschläge, verschrieben. Durch die Kontrolle der Herzfrequenz tragen sie dazu bei, Symptome und das Risiko schwerwiegenderer Komplikationen im Zusammenhang mit dieser Arrhythmie zu reduzieren.
Laufende Forschungen erforschen weiterhin neue Anwendungen und Vorteile von Betablockern, einschließlich ihrer potenziellen Rolle bei anderen kardiovaskulären Problemen. Solche Studien sind entscheidend für die Optimierung von Behandlungsstrategien und die Verbesserung der Patientenergebnisse.
Vorteile und Risiken der Verwendung von Betablockern
Ein wesentlicher Vorteil von Betablockern ist ihre Fähigkeit, die Sterblichkeitsraten bei Patienten mit Herzinsuffizienz und solchen, die sich von Herzinfarkten erholen, zu senken. Ihre Wirksamkeit bei der Behandlung chronischer Erkrankungen hat sie als eine langfristige Behandlungsoption etabliert.
Patienten erleben häufig weniger Episoden von Angina, einer Art von Brustschmerzen, wenn sie Betablocker verwenden. Durch die Verringerung des Sauerstoffbedarfs des Herzens können diese Medikamente die Lebensqualität des Patienten erheblich verbessern und die Fähigkeit, alltägliche Aktivitäten auszuführen, steigern.
Jedoch bringen Betablocker, wie alle Medikamente, potenzielle Nebenwirkungen mit sich, wie Müdigkeit, Schwindel und kalte Extremitäten. Diese Effekte können oft zu Bedenken hinsichtlich der Patientenadhärenz führen, was offene Gespräche zwischen Gesundheitsdienstleistern und Patienten über das Management etwaiger unerwünschter Wirkungen erfordert.
Einiges Individuen können auch Depressionen oder Stimmungsschwankungen entwickeln, wenn sie Betablocker einnehmen, was eine weitere Ebene der Komplexität bei ihrer Verwendung hinzufügt. Das Verständnis der allgemeinen psychischen und emotionalen Gesundheit des Patienten ist wichtig, wenn eine Behandlung mit diesen Medikamenten eingeleitet wird.
Darüber hinaus sind Betablocker möglicherweise nicht für Patienten mit bestimmten Erkrankungen wie Asthma oder chronisch obstruktiver Lungenerkrankung (COPD) geeignet, aufgrund ihrer Atemwegeffekte. Daher sind gründliche medizinische Bewertungen entscheidend, um die Risiken gegenüber den Vorteilen für jeden einzelnen Patienten zu bewerten.
Die Zukunft der Betablocker in der Herzpflege
Die Zukunft der Betablocker in der Herzpflege sieht vielversprechend aus, da laufende Forschungen darauf abzielen, neue therapeutische Vorteile zu entdecken und derzeitige Behandlungsprotokolle zu verfeinern. Die Untersuchung ihrer Rolle in Kombinationstherapien könnte zu verbesserten Ergebnissen für Patienten mit multifaktoriellen kardiovaskulären Erkrankungen führen.
Aktuelle Studien erforschen das Potenzial von Betablockern zur Behandlung von Zuständen über traditionelle kardiovaskuläre Erkrankungen hinaus, wie deren Einsatz in der Behandlung chronischer Schmerzen und Angststörungen. Wenn neue Beweise ans Licht kommen, könnten die Indikationen für den Einsatz von Betablockern erheblich erweitert werden.
Fortschritte in der Technologie ebnen auch den Weg für eine personalisierte Medizin im Bereich der Betablockertheapie. Genetische Tests könnten bald Gesundheitsdienstleistern helfen, zu bestimmen, welche Betablocker für einzelne Patienten am effektivsten sind, um Nebenwirkungen zu minimieren und Behandlungspläne zu optimieren.
Darüber hinaus könnten, während wir mehr über die langfristigen Auswirkungen von Betablockern erfahren, neue Empfehlungen bezüglich ihrer Anwendungsdauer entstehen. Forscher bewerten kontinuierlich das Gleichgewicht zwischen der kurzfristigen Linderung von Symptomen und dem langfristigen Management chronischer Erkrankungen.
Letztendlich wird die sich entwickelnde Landschaft der kardiovaskulären Versorgung bestimmen, wie Betablocker in zukünftigen Behandlungsparadigmen eingesetzt werden. Kontinuierliche Aufklärung für Gesundheitsdienstleister und Patienten über die Vorteile und Risiken von Betablockern bleibt entscheidend, um ihre Wirksamkeit im Management der Herzgesundheit zu maximieren.
Der Wirkmechanismus: Wie Betablocker wirken
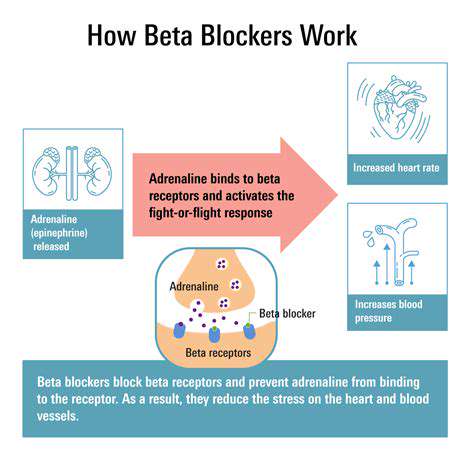
Die Rolle der Betablocker in der Herzfrequenzregulation
Betablocker sind hauptsächlich dafür bekannt, dass sie die Herzfrequenz senken, was sie zu einer beliebten Wahl bei der Behandlung verschiedener kardiovaskulärer Erkrankungen macht. Durch die Blockierung der Rezeptoren für Adrenalin helfen diese Medikamente, das Herz zu verlangsamen, wodurch Arrhythmien und andere herzbezogene Probleme verhindert werden können.
Darüber hinaus bedeutet eine niedrigere Herzfrequenz auch, dass das Herz weniger intensiv arbeitet, was den Stress auf den Herzmuskel verringert. Dies ist besonders vorteilhaft für Patienten, die an Erkrankungen wie Bluthochdruck und Herzinsuffizienz leiden.
Bemerkenswerterweise wirken sich die Effekte von Betablockern über die Senkung der Herzfrequenz hinaus aus; sie verbessern auch die allgemeine Herzfunktion. Indem sie eine bessere Sauerstoffeffizienz für das Herz fördern, helfen sie, Müdigkeit und weitere Komplikationen zu verhindern.
Zusammenfassend lässt sich sagen, dass Betablocker eine entscheidende Rolle bei der Regulierung der Herzfrequenz spielen, was zur Verwaltung der kardiovaskulären Gesundheit beiträgt. Ihre Fähigkeit, signifikante Erleichterung bei verschiedenen Symptomen zu bieten, macht sie zu einem Grundpfeiler der kardialen Versorgung.
Anwendungsbereiche: Wann werden Betablocker verschrieben?
Betablocker werden für eine Vielzahl kardiovaskulärer Erkrankungen verschrieben, darunter Bluthochdruck, koronare Herzkrankheit und Arrhythmien. Ihre Vielseitigkeit macht sie geeignet für unterschiedliche Patientenbedürfnisse, abhängig von der Schwere und Art der Herzkrankheit.
In Fällen von Herzinsuffizienz können Betablocker die Überlebensraten und die Lebensqualität verbessern. Sie helfen, die Pumpenleistung des Herzens zu steigern und effektiv Symptome wie Müdigkeit und Atemnot zu verwalten.
Darüber hinaus werden Betablocker häufig nach einem Herzinfarkt empfohlen, um weitere Ereignisse zu verhindern. Sie unterstützen das Herz während des Heilungsprozesses und minimieren die Risiken zusätzlicher Probleme.
Insgesamt heben die Indikationen für die Verwendung von Betablockern ihre entscheidende Rolle in zeitgemäßen kardiovaskulären Behandlungsprotokollen hervor. Ihre Anwendung kann die Ergebnisse für Patienten erheblich verbessern und die Herzgesundheit schützen.
Nebenwirkungen und Überlegungen: Betablocker sicher integrieren
Obwohl Betablocker effektiv sind, können sie auch potenzielle Nebenwirkungen mit sich bringen, die überwacht werden müssen. Häufige Nebenwirkungen sind Müdigkeit, Schwindel und in einigen Fällen sogar Depressionen. Das Verständnis dieser Nebenwirkungen ist entscheidend für Patienten und Gesundheitsdienstleister, um die Therapie effektiv zu steuern.
Darüber hinaus ist nicht jeder ein geeigneter Kandidat für Betablocker. Personen mit Erkrankungen wie Asthma oder bestimmten Arten von Herzblock können kontraindiziert sein. Dies erfordert eine sorgfältige Patientenauswahl und eine fortlaufende Bewertung, um Sicherheit und Wirksamkeit zu gewährleisten.
Für Patienten, die Betablocker in Betracht ziehen, ist es wichtig, etwaige bestehende Gesundheitsprobleme mit einem Gesundheitsdienstleister zu besprechen. Eine Zusammenarbeit kann zu maßgeschneiderten Behandlungsplänen führen, die Vorteile optimieren und Risiken minimieren.
Zusammenfassend lässt sich sagen, dass Betablocker eine wesentliche Rolle bei der Behandlung kardiovaskulärer Erkrankungen spielen, das Bewusstsein für Nebenwirkungen und patientenspezifische Überlegungen jedoch von entscheidender Bedeutung ist. Daher ist eine informierte und sorgfältige Anwendung dieser Medikamente entscheidend, um die besten therapeutischen Ergebnisse zu erzielen.
Klinische Anwendungen von Betablockern
Verständnis von Betablockern
Betablocker sind eine Klasse von Medikamenten, die hauptsächlich die Wirkung von Adrenalin auf die beta-adrenergen Rezeptoren blockieren. Durch die Hemmung dieser Rezeptoren helfen Betablocker, die Herzfrequenz zu verlangsamen, den Blutdruck zu senken und die Gesamtbelastung des Herzens zu verringern.
Diese Medikamente können in ihrer Selektivität variieren; einige blockieren nur die beta-1-Rezeptoren, die hauptsächlich das Herz betreffen, während andere möglicherweise auch beta-2-Rezeptoren in Blutgefäßen und der Lunge blockieren. Diese Selektivität kann die Wahl des Betablockers basierend auf den spezifischen Gesundheitsbedürfnissen des Patienten beeinflussen.
Häufig verschriebene Betablocker umfassen Medikamente wie Metoprolol, Atenolol und Propranolol. Jedes dieser Medikamente kann unterschiedliche Wirkungen haben und kann aufgrund ihrer besonderen pharmazeutischen Eigenschaften ausgewählt werden.
Neben der Behandlung von kardiovaskulären Erkrankungen werden Betablocker auch zur Behandlung von Angstzuständen, Migräne und bestimmten Arten von Tremoren eingesetzt, was ihre Vielseitigkeit in klinischen Anwendungen widerspiegelt.
Behandlung von Bluthochdruck
Betablocker wurden historisch zur Behandlung von Bluthochdruck eingesetzt. Sie helfen, den Blutdruck zu kontrollieren, indem sie die Herzfrequenz und die Kraft der Herzkontraktionen verringern, was insgesamt zu niedrigeren Blutdruckwerten führt.
Obwohl Betablocker wirksam zur Kontrolle des Blutdrucks sein können, sind sie oft nicht die Therapie der Wahl bei der Behandlung von Bluthochdruck. Diuretika und ACE-Hemmer werden typischerweise bevorzugt, wobei Betablocker eingesetzt werden, wenn Patienten spezifische Indikationen wie Herzinsuffizienz oder eine Vorgeschichte von Myokardinfarkten haben.
Patienten können unterschiedlich auf Betablocker reagieren, und ihre Wirksamkeit kann von Faktoren wie Alter, Geschlecht und dem Vorliegen anderer Gesundheitszustände beeinflusst werden.
Die Aufklärung der Patienten ist entscheidend, da die Einhaltung der verschriebenen Therapiepläne die Ergebnisse der Betablockertherapie bei der Behandlung von Bluthochdruck erheblich beeinflussen kann.
Betablocker bei Herzinsuffizienz
Bei Patienten mit Herzinsuffizienz spielen Betablocker eine entscheidende Rolle bei der Verbesserung der Überlebensraten und der Reduzierung von Krankenhausaufenthalten. Sie helfen, die Symptome der Herzinsuffizienz zu lindern, indem sie die Herzfrequenz verlangsamen und den Sauerstoffbedarf des Herzmuskels reduzieren.
Patienten mit Herzinsuffizienz werden häufig spezifische Betablocker wie Carvedilol, Metoprolol-Relief und Bisoprolol verschrieben, die in klinischen Studien gezeigt haben, dass sie die Ergebnisse verbessern.
Die Überwachung ist unerlässlich, wenn die Betablockertherapie bei Patienten mit Herzinsuffizienz begonnen oder angepasst wird, da die Dosierung schwierig zu steuern sein kann, insbesondere bei Patienten mit schwerer Herzinsuffizienz, da es das Risiko birgt, die Symptome zu verschlimmern.
Langzeitstudien haben gezeigt, dass Betablocker zur Verbesserung der Lebensqualität von Patienten mit Herzinsuffizienz beitragen können, wodurch sie ein grundlegender Bestandteil der Standardbehandlungsprotokolle werden.
Kontrolle von Arrhythmien mit Betablockern
Betablocker werden häufig zur Behandlung verschiedener Arrhythmien eingesetzt, insbesondere bei Vorhofflimmern und ventrikulärer Tachykardie. Durch die Verringerung der Herzfrequenz und die Stabilisierung der elektrischen Aktivität im Herzen können diese Medikamente helfen, einen normalen Herzrhythmus wiederherzustellen.
Bei Vorhofflimmern können Betablocker die schnelle Herzfrequenz kontrollieren, die während einer Episode auftritt, und sie können auch als Teil einer umfassenderen Managementstrategie eingesetzt werden, die Antikoagulationstherapien zur Reduzierung des Schlaganfallrisikos umfasst.
Für Patienten mit ventrikulärer Tachykardie wirken Betablocker, indem sie die Aktivität des sympathischen Nervensystems reduzieren, das diese potenziell gefährlichen Herzrhythmen auslösen kann.
Kliniker passen oft die Wahl der Betablocker und deren Dosierungen basierend auf der spezifischen Art der Arrhythmie und der Toleranz des Patienten an, um die Wirksamkeit mit der Minimierung von Nebenwirkungen in Einklang zu bringen.
Nebenwirkungen und Kontraindikationen
Obwohl Betablocker hochwirksam bei der Behandlung von kardiovaskulären Erkrankungen sein können, haben sie eine Reihe potenzieller Nebenwirkungen. Patienten können häufig Müdigkeit, Schwindel und kalte Extremitäten als Reaktionen erleben.
In einigen Fällen können Betablocker Zustände wie Asthma oder chronisch obstruktive Lungenerkrankung (COPD) aufgrund ihrer nicht-selektiven Wirkungen auf beta-2-Rezeptoren verschlimmern. Daher müssen Kliniker die Atemwegsgeschichte eines Patienten sorgfältig bewerten, bevor sie diese Medikamente verschreiben.
Weitere Nebenwirkungen können Gewichtszunahme, Depression und sexuelle Dysfunktion umfassen, die zu einer Nicht-Einhaltung führen können, wenn Patienten sich über diese Auswirkungen sorgen. Es ist daher wichtig, dass Gesundheitsdienstleister diese potenziellen Nebenwirkungen offen mit den Patienten besprechen.
Das Bewusstsein für Kontraindikationen wie schwere Bradykardie oder bestimmte Erregungsleitungsstörungen ist entscheidend, um sichere Verschreibungspraktiken zu gewährleisten und Komplikationen in gefährdeten Bevölkerungsgruppen zu vermeiden.
Wirksamkeit bei Angstzuständen und Migräne
Rolle der Beta-Blocker im Angstmanagement
Beta-Blocker, ursprünglich zur Behandlung von Herzkrankheiten entwickelt, haben sich auch bei der Behandlung von Angststörungen als nützlich erwiesen. Sie wirken, indem sie die Auswirkungen von Adrenalin blockieren, was helfen kann, die körperlichen Symptome von Angst, wie z.B. schnelles Herzklopfen und Zittern, zu reduzieren. Studien zeigen, dass diese Medikamente besonders wirksam bei Leistungsangst sind, wenn Personen in bestimmten Situationen erhöhte Nervosität erleben.
Darüber hinaus können Patienten, die unter einer generalisierten Angststörung leiden, ebenfalls Linderung durch Beta-Blocker erfahren. Es ist jedoch wichtig zu beachten, dass sie zwar helfen können, Symptome zu managen, jedoch nicht die psychologischen Aspekte von Angst ansprechen, die zusätzliche therapeutische Interventionen erforderlich machen können.
Auswirkungen der Beta-Blocker auf die Migräneprophylaxe
Forschungsergebnisse zeigen, dass Beta-Blocker die Häufigkeit und Schwere von Migräne bei gefährdeten Personen erheblich reduzieren können. Durch die Stabilisierung der Blutgefäße und die Verringerung der Schwankungen des Blutflusses können diese Medikamente helfen, den Ausbruch einer Migräne zu verhindern. Häufig verschriebene Beta-Blocker zu diesem Zweck sind Propranolol und Metoprolol.
In klinischen Studien berichtete ein erheblicher Prozentsatz der Patienten von weniger Migränetagen, als sie mit Beta-Blockern behandelt wurden. Dieser Effekt wird als mit ihrer Fähigkeit in Verbindung gebracht, die Freisetzung von Neurotransmittern zu modulieren und den Tonus der Blutgefäße zu beeinflussen, was in der Migräne-Pathophysiologie entscheidend sein kann.
Überlegungen und Kontraindikationen
Obwohl Beta-Blocker Vorteile bei der Behandlung von Angstzuständen und Migräne bieten, sind sie nicht für jeden geeignet. Patienten mit Asthma oder bestimmten Arten von Herzkrankheiten könnten Nebenwirkungen erleben, da Beta-Blocker Bronchokonstriktion verursachen oder eine Herzinsuffizienz verschlimmern können. Es ist entscheidend, dass Gesundheitsdienstleister eine gründliche Bewertung durchführen, bevor sie diese Medikamente verschreiben.
Darüber hinaus ist es ratsam, dass Patienten ihre vollständige Krankengeschichte und alle anderen Medikamente, die sie einnehmen, besprechen, um potenzielle Wechselwirkungen zu vermeiden. Regelmäßige Überwachung und Nachsorge können dazu beitragen, sicherzustellen, dass die Behandlung wirksam und sicher bleibt.
Potenzielle Nebenwirkungen und Überlegungen

Das Verständnis der Nebenwirkungen von Beta-Blockern
Beta-Blocker, die häufig bei Bluthochdruck und anderen kardiovaskulären Problemen verschrieben werden, können verschiedene Nebenwirkungen hervorrufen. Einige Patienten können Müdigkeit, kalte Hände oder depressive Stimmung erleben. Diese Symptome frühzeitig zu erkennen, ist entscheidend für die Patienten Compliance und ein effektives Management.
In seltenen Fällen können Beta-Blocker auch schwerwiegendere Nebenwirkungen wie Bradykardie oder Hypotonie verursachen. Die regelmäßige Überwachung von Herzfrequenz und Blutdruck ist für alle Patienten, die diese Medikamente einnehmen, unerlässlich.
Patienten sollten stets alle ungewöhnlichen Empfindungen oder Gesundheitsänderungen ihrem Gesundheitsdienstleister melden, da dies zu zeitnahen Interventionen und Anpassungen ihres Behandlungsplans führen kann.
Überlegungen für Patienten vor Beginn der Behandlung
Vor der Einleitung einer Beta-Blocker-Therapie ist es wichtig, dass Gesundheitsdienstleister die vollständige Krankengeschichte des Patienten bewerten. Erkrankungen wie Asthma oder Diabetes können beeinflussen, ob ein Beta-Blocker die richtige Wahl ist. Dies stellt sicher, dass die Vorteile potenzielle Risiken überwiegen.
Darüber hinaus müssen Patienten, die mehrere Medikamente einnehmen, dies ihrem Anbieter mitteilen, um unerwünschte Arzneimittelwechselwirkungen zu vermeiden. Eine ordnungsgemäße Medikamentenverwaltung kann die Behandlungseffizienz erheblich verbessern.
Informierte Entscheidungen sind entscheidend; daher kann die Patientenaufklärung über den Zweck, die Vorteile und die Nachteile von Beta-Blockern Angst verringern und die Einhaltung erhöhen.
Erkennen, wann ein Arzt konsultiert werden sollte
Patienten, die Beta-Blocker verwenden, müssen wachsam gegenüber Änderungen ihres Gesundheitszustands sein. Symptome wie anhaltende Schwindelgefühle, ungewöhnliche Herzrhythmen oder verschärfte Atemprobleme sollten zu einem schnellen Arztbesuch führen. Schnelles Handeln kann Komplikationen verhindern und die Kontinuität einer effektiven Behandlung sicherstellen.
Regelmäßige Nachuntersuchungen sind entscheidend, insbesondere in den ersten Wochen nach Beginn einer Beta-Blocker-Therapie, um die Auswirkungen zu evaluieren und mögliche Nebenwirkungen frühzeitig zu erkennen. Gesundheitsdienstleister können bei Bedarf rechtzeitig Anpassungen vornehmen.
Eine starke Kommunikationslinie zwischen Patienten und ihrem Gesundheitsteam verbessert erheblich das gesamte Management kardiovaskulärer Erkrankungen.
Langfristige Auswirkungen der Beta-Blocker-Therapie
Langfristige Verwendung von Beta-Blockern hat sowohl positive als auch negative Auswirkungen auf die kardiovaskuläre Gesundheit gezeigt. Patienten berichten oft von einer verbesserten Lebensqualität aufgrund einer besseren Verwaltung ihrer Erkrankungen. Regelmäßige Beurteilungen sind jedoch entscheidend, um die fortlaufende Wirksamkeit und mögliche Nebenwirkungen zu evaluieren.
Im Laufe der Zeit kann sich der Körper an Beta-Blocker anpassen, was manchmal zu einer verringerten Wirksamkeit führt. Daher ist es wichtig, dass Ärzte die Behandlungspläne regelmäßig überdenken. Die Anpassung von Dosierungen oder Arzneimitteltypen kann helfen, optimale Ergebnisse aufrechtzuerhalten.
Zusammenfassend lässt sich sagen, dass, während Beta-Blocker bei vielen kardiovaskulären Erkrankungen effektiv sind, ihr langfristiges Management sorgfältige Überwachung und einen offenen Dialog zwischen Patienten und Gesundheitsdienstleistern erfordert, um den weiteren Erfolg sicherzustellen.