Das Verständnis der gemischten Angst- und Depressionssyndrom
Inhaltsverzeichnis
Gemischte Angst-Depressionsstörung stellt einen komplexen Symptomcluster sowohl von Angst als auch von Depression dar
Typische Symptome umfassen Stimmungsschwankungen, unerklärliche Sorgen und einen Zustand der Reizbarkeit
Somatische Manifestationen äußern sich häufig als anhaltende Müdigkeit und Störungen des Schlafrhythmus
Biologische Genetik und Umweltstressoren stellen zusammen potenzielle Auslöser für den Ausbruch der Störung dar
Die klinische Diagnose erfordert eine Kombination aus multidimensionaler Bewertung und standardisierten Skalen
Der goldene Behandlungszeitraum spielt eine entscheidende Rolle für die Prognose
Kognitive Verhaltenstherapie ist besonders effektiv bei der Umgestaltung von Denkmustern
Die medikamentöse Behandlung muss aufgrund individueller Unterschiede fein abgestimmt werden
Lebensstilinterventionen können als wichtiger ergänzender Behandlungsansatz dienen
Soziale Unterstützungsnetzwerke haben einen positiven Einfluss auf den Rehabilitationsprozess
Die Ursachen der gemischten Angst-Depressions-Störung erkunden

Biologische genetische Mechanismen
- Der Polymorphismus des Serotonintransportergen ist positiv mit dem Risiko des Ausbruchs korreliert
- Die Dysfunktion der hypothalamisch-hypophysären Nebennierenachse (HPA-Achse) führt zu abnormalen Stressreaktionen
Auf molekularer Ebene ähnelt die Störung der Neurotransmittersysteme einem gestörten Symphonieorchester. Schwankungen des Serotoninspiegels beeinflussen nicht nur die emotionale Stabilität, sondern verändern auch die Schmerzwahrnehmungsschwellen. Zwillingsstudien bestätigen, dass die Konkordanzrate bei eineiigen Zwillingen 40% erreicht, was die wichtige Rolle genetischer Faktoren unterstreicht.
Umweltstressfaktoren
Das Tempo des modernen Stadtlebens ähnelt einem endlosen Förderband, bei dem kontinuierlicher Arbeitsdruck und Informationsüberflutung die psychologischen Anpassungsmechanismen des Menschen umgestalten. Eine epidemiologische Umfrage unter Mitarbeitern in einem Internetunternehmen zeigte, dass Abteilungen, die organisatorische Umstrukturierungen erlebten, eine dreifache Zunahme der Inzidenz von MADD verzeichneten. Diese Wechselwirkung zwischen Umweltstress und individueller Vulnerabilität bereitet den Boden für die Entwicklung der Störung.
Merkmale kognitiver Muster
Katatastrophisches Denken wirkt wie eine psychologische Lupe, die gewöhnliche Lebensereignisse in bedeutende Krisen verzerrt. Klinische Behandlungen haben ergeben, dass Patienten oft eine Alles-oder-Nichts-extreme kognitive Disposition aufweisen. Zum Beispiel wird das gelegentliche Versäumnis eines Kollegen als Vorzeichen für die Ausschluss aus dem Arbeitsumfeld interpretiert; diese kognitive Verzerrung muss schrittweise durch systematisches Training korrigiert werden.
Sozio-kulturelle Einflüsse
In bestimmten kulturellen Kontexten wird der Ausdruck von Emotionen immer noch als Zeichen von Schwäche angesehen. Diese kulturelle Einschränkung führt dazu, dass viele Patienten zögern, Behandlung zu suchen, wobei der durchschnittliche Beginn der Behandlung 1,8 Jahre später erfolgt als in Europa und den USA. Es ist jedoch ermutigend, dass mit dem Fortschritt der öffentlichen Aufklärung über psychische Gesundheit die Inanspruchnahme von Behandlungen unter jungen Gruppen mit einer Rate von 15% pro Jahr wächst.
Herausforderungen und Durchbrüche in der klinischen Diagnostik
Komplexität der differentialdiagnostischen Abgrenzung
Kliniker müssen wie Detektive agieren und die Komplexitäten aufdecken, um MADD von anderen Komorbiditäten zu unterscheiden. Statistiken aus einem Tertiärkrankenhaus zeigen, dass die Fehldiagnoserate bei Erstbesuchen 35 % erreichen kann, hauptsächlich aufgrund der Verwechslung mit depressiven Episoden einer bipolaren Störung. Eine genaue Diagnose erfordert oft 2-3 eingehende Interviews, kombiniert mit einer dynamischen Symptomüberwachung.
Innovative Anwendung von Bewertungsinstrumenten
Neben der traditionellen HAMD-Skala verändern neuartige digitale Phänotypisierungsanalysetechnologien den Bewertungsansatz. Durch die Analyse der Sprachmerkmale, Gangmuster und der Sprache aus sozialen Medien haben KI-gestützte Diagnosesysteme eine Genauigkeitsrate von 82 % erreicht. Dieser technologische Durchbruch ist besonders vorteilhaft für frühe Screening- und Behandlungsüberwachungen.
Wert interdisziplinärer Konsultationen
In einem typischen Fall: Ein Patient mit sowohl Schilddrüsenfunktionsstörungen als auch Angstsymptomen profitierte von kombinierten Konsultationen zwischen endokrinen und psychiatrischen Abteilungen, wodurch potenzielle Fehleinschätzungen einer einzelnen Abteilung vermieden wurden. Dieses kollaborative Modell reduzierte die Fehldiagnoserate um 28 % und verkürzte die benötigte Zeit für eine definitive Diagnose.
Überblick über integrierte Behandlungsstrategien
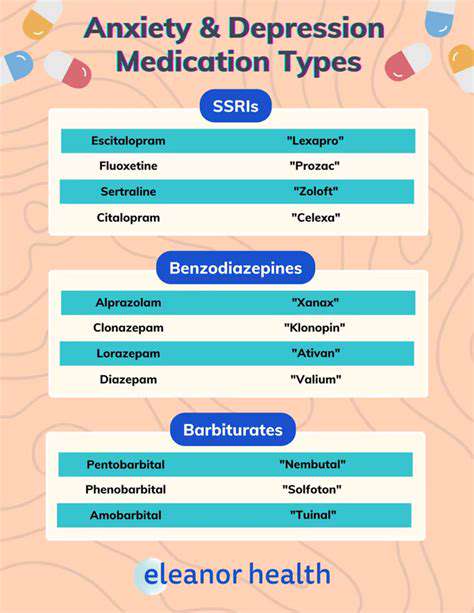
Präzision der pharmakologischen Behandlung
Die neue Generation von SNRI-Medikamenten wie Duloxetin zeigt einzigartige Vorteile bei der Verbesserung somatischer Symptome. Allerdings müssen Medikationsregime individuelle Unterschiede in den CYP450-Enzymsystemen berücksichtigen; bestimmte klinische Studien zeigen, dass Behandlungspläne, die durch Pharmakogenomik geleitet werden, die Wirksamkeitsraten auf 76% steigern können.
Innovation in psychologischen Interventionen
Die auf virtueller Realität basierende Konfrontationstherapie verändert die traditionellen CBT-Modelle. In einer sicheren und kontrollierten Umgebung können Patienten schrittweise üben, mit angstauslösenden Situationen umzugehen. Daten aus einem Pilotprojekt zeigen, dass Patienten in der VR-Gruppe eine 40% größere Reduktion von Vermeidungsverhalten im Vergleich zur traditionellen Gruppe aufwiesen.
Praktiken der Lebensstilmedizin
- Lichttherapie zur Regulierung der zirkadianen Rhythmen: 30 Minuten bei 10000 Lux Exposition jeden Morgen
- Ernährungsinterventionen: Erhöhung der Omega-3-Fettsäureaufnahme bei gleichzeitiger Verringerung von raffinierten Zuckern
- Bewegungsvorschrift: Aerobic-Übungen mit moderater Intensität fünfmal pro Woche, kombiniert mit Krafttraining
Aufbau eines sozialen Unterstützungssystems
Die Einrichtung eines Rehabilitationspartnersystems verbessert die Behandlungsadhärenz erheblich. In einem Gemeinschaftsprojekt reduzierten sich die Symptome-Rückfallraten in Gruppen, die mit Rehabilitationspartnern gepaart waren, auf ein Drittel der Kontrollgruppe. Diese zwischenmenschliche Verbindung bietet den Patienten fortlaufende emotionale Unterstützung.
Die neue Ära digitaler Interventionen
Tägliche aktive Nutzerdaten von Apps zur psychischen Gesundheit werden zu neuen Indikatoren für die Wirksamkeit der Behandlung. Durch die Analyse von Nutzerinteraktionsmustern können Algorithmen Symptomschwankungen 14 Tage im Voraus mit einer Genauigkeitsrate von 79% vorhersagen. Diese präventive Intervention verwandelt traditionelle reaktive Behandlung in proaktives Management.